Então, você foi atraído de alguma maneira para o tema desse post: “vício em pornografia”!!! Lembre-se de que a pornografia, em si, não é uma novidade no mundo, nem trouxe, a princípio, qualquer mal ao ser humano.
Trata-se de uma expressão humana, adequada ou não, é uma expressão humana.
Contudo, o que mudou do passado para os dias atuais foi o mais fácil acesso a esse tipo de material e a velocidade em que a variedade dos estímulos pornográficos é apresentada.
Foi a internet que possibilitou esse acesso fácil, rápido e variado de conteúdo pornográfico. E, isso somado a um traço humana, que revelaremos no decorrer desse post, é o que trouxe o vício em pornografia.
Para entender esse distúrbio psicológico, é preciso primeiro entender o que é pornografia. Pornografia, conforme a Wikipédia, pode ser definida como qualquer material que desperta, de forma vulgar e explícita, pensamentos sexuais
Estima-se que o fenômeno da pornografia existe desde o período Paleolítico, com as estatuetas de Vênus. E, hoje, a pornografia é uma indústria que lucra cerca de 100 bilhões de dólares por ano.
Lembre-se do dado acima que afirma que a indústria pornográfica lucra muito. E, claro, para ela é importante manter consumidores ávidos e constantes, que passem horas conectados aos sites com “cardápio variado
Dessa forma, para entender um pouco mais sobre o vício que afeta majoritariamente homens, continue lendo o artigo.
O Que É O Vício Em Pornografia?
Para o pesquisador Simon-Louis Lajeunesse, não existem homens e mulheres que nunca tenham visto pornografia. Isso se dá por conta do fácil acesso que a internet nos oferece a esse tipo de conteúdo.
Entretanto, o consumo exagerado desse material é considerado um vício comportamental. O vício em pornografia é caracterizado pela busca constante e irresistível de consumir, cada vez mais, conteúdo pornográfico, a ponto de causar danos psicológicos, físicos e sociais.
A classificação do vício em pornografia como uma patologia é muito controversa entre os psicólogos. Isso acontece, apenas, porque ela ainda não tem o diagnóstico descrito no Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM-V).
Entretanto, um levantamento realizado em 2014, feito pelo Instituto Kinsey, nos Estados Unidos, apontou que 9% dos consumidores de pornografia afirmaram ter vontade de parar, mas não conseguiram. Apesar da porcentagem pequena, quando é mostrado o número de pessoas que consomem pornografia, o número é bem alto.
Além disso, em uma pesquisa feita em 2000, pelos pesquisadores norte-americanos David L. Delmonico, Ron Burg e Al Cooper, 17% das pessoas que acessam conteúdos pornográficos na internet têm traços de compulsão sexual.
E o mais alarmante, Simon Lajeunesse diz que, na busca por pessoas que não tenham consumido pornografia, para servirem como grupo controle em alguns estudos, esses não apareceram. Noutras palavras, não há quem não tenha consumido pornografia na internet.
Causas Da Dependência Da Pornografia
Primeiramente, é preciso entender como funciona o vício e como ele afeta o cérebro.
Quando uma pessoa é viciada em algo, seu cérebro libera dopamina, o hormônio do prazer, ao nutrir esse vício. Esse neurotransmissor dá a sensação de liberdade, prazer e satisfação.
Entretanto, em qualquer tipo de vício, quanto mais o consumo da “droga” é repetido, mais estímulo a pessoa precisa para que o prazer se mantenha. Isso pode acarretar uma busca por um aumento da frequência de consumo, variação de estímulos para que isso traga a mesma sensação oferecida em momento anterior.
Desse modo, tudo que ocorre no corpo de uma pessoa viciada em álcool ou drogas ilícitas acontece também com a pessoa viciada em pornografia.
Além disso, nós, humanos, guardamos um traço evolutivo que nos torna sensíveis e alvos fáceis da indústria pornô: o efeito Coolidge. Vamos explicar isso por meio de um experimento:
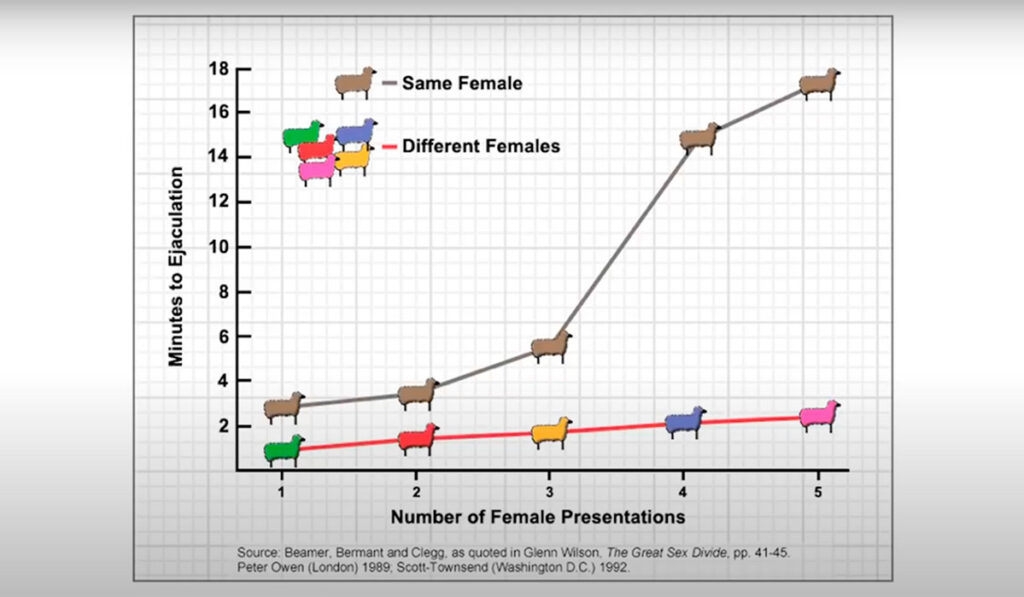
De forma bem simples, considere os números na vertical relativos à quantidade de minutos até a ejaculação. Já na horizontal, ficam os números de apresentações da(s) ovelha(s) ao sujeito experimental carneiro.
Numa primeira fase desse experimento, o carneiro foi apresentado a uma fêmea receptiva à cópula e permaneceu com essa mesma fêmea até o final do experimento. De forma gráfica, pode-se verificar que há uma tendência de mais tempo entre uma cópula (investida sexual até a ejaculação) e outra. O bicho entra, a cada cópula, num período refratário maior. Noutras palavras, a cada ejaculação ele entra num período de descanso maior para revigoramento sexual.
Na segunda fase, o mesmo carneiro, noutro dia, foi colado numa situação em que, a cada ejaculação, a fêmea era trocada. Isto é, ele investia numa ovelha até ejacular e, após esse momento, a fêmea era trocada por uma nova fêmea receptiva. O que se pode observar no gráfico acima é que o carneiro tão logo recebia a nova fêmea, já investia numa cópula e logo ejaculava, quase sem variação de tempo. Nessa fase, observou-se o revigoramento do bicho era muito mais rápido e quase inexistia o período de descanso.
Efeito Coolidge
A esse fenômeno relatado acima foi dado o nome de Efeito Coolidge. Em linhas, gerais, o termo se refere ao fenômeno observado nas espécies de mamíferos, no qual os machos (e em menor extensão fêmeas), exibem interesse sexual renovado se apresentado a novas parceiras receptivas; mesmo após a cópula com parceira anterior e diante de parecerias sexuais disponíveis. O benefício evolucionário desse fenômeno é que um macho pode fertilizar várias fêmeas. O macho pode estar revigorado repetidamente para inseminação bem sucedida em várias fêmeas.
Efeito Coolidge E A Pornografia Na Internet
Mas, qual a relação entre o que está acima e a pornografia na telinha? Primeiro, o cérebro não diferencia muito a realidade da realidade virtual apresentada. Assim, no cérebro humano, existe um mecanismo que faz você querer fertilizar qualquer ser vivo que estiver na tela do computador.
Com o fácil acesso a diversos materiais pornográficos na internet, cada vez que os níveis de dopamina começam a cair, o viciado busca novas, cenas, novos vídeos, novas categorias de pornografia, porque isso traz novidade e aumentam os níveis do neurotransmissor.
Consequências Do Vício Em Conteúdo Pornográfico
Como qualquer outra compulsão, o vício em pornografia traz consequências físicas, mentais e sociais para o ser humano.
Existem diversos estudos que apontam que o vício em pornografia pode desencadear:
A perda de memória.
TDAH (Transtorno de Déficit de Atenção e Hiperatividade).
TOC (Transtorno Obsessivo e Compulsivo).
Fobias sociais.
Outrossim, as consequências físicas podem ser das mais variadas. Desde dores e perda de sensibilidade nos órgãos reprodutores até disfunções sexuais, comprovadas por diversas pesquisas. Estudos também verificaram que homens que passam muito tempo consumindo pornografia na internet parecem ter menos matéria cinzenta em algumas partes do cérebro, além de sofrerem redução da atividade cerebral.
Na questão social, a pessoa, com esse tipo de compulsão, tende a se afastar do parceiro e a perder o interesse sexual nele. Ainda, muitas vezes a pessoa pode desenvolver uma ansiedade social grave, prejudicando o convívio social com amigos, familiares e colegas de trabalho.
Outra consequência apontada em estudos é a depressão. Devido à baixa recepção de dopamina, após longos períodos de consumo de pornografia, a pessoa muitas vezes se vê em situações em que não sente vontade de fazer nada.
Ainda, de acordo com os pesquisadores norte-americanos Shawn Corne, John Briere e Lillian M. Esses, mulheres que foram expostas precocemente a conteúdos pornográficos tendem a aceitar alguns mitos do estupro e ter fantasias sexuais que envolvem estupro.
Por fim, muitas vezes as pessoas que são viciadas em pornografia tendem a se sujeitar a relacionamentos abusivos ou até a desenvolver psicopatias sexuais.
Os Desafios Do Indivíduo Viciado Em Pornografia
O principal desafio de um indivíduo viciado em pornografia é a identificação desse vício. Frequentemente os sintomas são relacionados a outros problemas e chegam às vezes até a serem tratados.
Entretanto, mesmo após ser identificado o vício, as pessoas muitas vezes não procuram tratamento por vergonha ou culpa. Na sociedade atual, ver pornografia pode gerar um conflito moral na vida da pessoa.
Apesar de ser uma compulsão que atinge tanto homens quanto mulheres, na sociedade atual, é mais “socialmente aceito” um homem ter esse tipo de vício do que uma mulher. Isso acontece porque tanto a cultura quanto a indústria pornográfica incentivam o público masculino a consumi-la. O consumo e o vício de pornografia, por parte da mulher, é mais julgado pela sociedade.
Quais São Os Sintomas Do Vício Em Sexo E Pornografia?
Devido à baixa de dopamina no cérebro, os sintomas começam a aparecer gradativamente. Muitas vezes, esses sintomas não são motivo de preocupação, já que a pessoa não se vê como uma viciada.
Alguns sintomas do vício em pornografia e sexo são:
Pouca satisfação e maior frequência de masturbação;
Dificuldade de ereção com pessoas reais;
Ansiedade social, que com o tempo pode se agravar;
Objetificação do sexo oposto;
Dificuldade de concentração;
Ejaculação retardada ou precoce;
Desinteresse sexual pelo parceiro;
Depressão, e
Perda de atratividade sexual.
Vício Em Pornografia E Disfunções Sexuais
De acordo com uma pesquisa apresentada em 2017, na reunião anual da Associação Americana de Urologia, homens viciados em pornografia têm mais chances de sofrer disfunção erétil. A pesquisa também mostrou que os homens são menos propensos a ficarem satisfeitos com a relação sexual.
Outra pesquisa, realizada na Universidade de Middlesex, apontou que as mulheres sofrem frustrações porque suas expectativas sexuais não são atingidas por homens iludidos por pornografia.
Além da impotência, o homem viciado em pornografia pode ter ejaculação retardada ou precoce. Ademais, a pessoa pode ter perda de sensibilidade na vagina (Death Schlick) ou no pênis (Death Grip).
Como Parar O Vício Em Pornografia?
Assim como qualquer outro compulsão, o vício em pornografia tem tratamento. Existem diversas instituições espalhadas pelo Brasil que oferecem esse tipo de tratamento. Além disso, é possível encontrar na internet fóruns para pessoas com esse vício compartilharem suas experiências.
O principal método para o tratamento da compulsão é o chamado Reboot. Ele consiste em desassociar prazer com pornografia, muitas vezes através de períodos de abstinência. Depois ele trabalha na associação do prazer a relações sexuais reais.
Essa prática é possível graças à flexibilidade e à capacidade adaptativa do cérebro humano.
Outro método existente iniciou-se na Universidade Federal do Rio de Janeiro (UFRJ) e hoje é aplicado pelo Instituto Delete. Nele é realizado um detox digital com o objetivo de combater a compulsão não só por vídeos de teor sexual, como também por outras maneiras de uso negativo da tecnologia e da internet.
O Vício Em Pornografia E A Terapia Comportamental
As pessoas que desenvolveram vício em pornografia podem buscar tratamento, assim como os pais e responsáveis que percebem uma frequência de acesso a sites pornográficos pelo jovem.
A melhor forma é buscar a ajuda de psicólogos, sexólogos e grupos de apoio. No âmbito da psicologia, a terapia comportamental pode ser uma grande aliada para o tratamento do vício em pornografia.
Essa abordagem terapêutica encontra formas eficazes com o cliente para abandonar o vício. Isso é feito a partir do desenvolvimento/treino de habilidades sociais, aprendizagem e reaprendizagem de novas fontes de prazer existentes, criação de metas e táticas de autocontrole.
Além disso, outros tipos de tratamento relacionados à terapia comportamental que estão sendo indicados para o vício em pornografia são: a terapia cognitiva-comportamental e a terapia de aceitação e compromisso.
———
Agende sua consulta pelo whatsapp no link abaixo:
👉 http://bit.ly/falecomR2
Pelo telefone:
☎ (47) 9.9122-0226
ou nosso Chat:
MATÉRIA ORIGINAL DO SITE https://inpaonline.com.br/
elaborada por
Fábio Augusto Caló
@fabiocalo – Psicólogo pelo UniCEUB e mestre em Análise do Comportamento pela UnB. Atua desde 1998 como clínico, atendendo adultos e casais. Há duas décadas, tem realizado atendimentos, principalmente, na área da conjugalidade, da sexualidade e dos transtornos de ansiedade. Tem se interessado e pesquisado sobre assuntos atuais como “dependência de internet”, “vício em pornografia”, “traição online”, dentre outros. É palestrante e instrutor de cursos de desenvolvimento pessoal e cursos dirigidos a profissionais da saúde.





 Um grupo de pesquisadores da Universidade de Newcastle, no Reino Unido, identificou três pontos no campus com taxas extremamente elevadas de roubo de bicicleta. Com essa informação em mãos, eles afixaram desenhos de “olhos abertos” em cada local onde os roubos ocorriam, juntamente com um cartaz em que se lia: “Ladrões: Nós estamos de olho em vocês”.
Um grupo de pesquisadores da Universidade de Newcastle, no Reino Unido, identificou três pontos no campus com taxas extremamente elevadas de roubo de bicicleta. Com essa informação em mãos, eles afixaram desenhos de “olhos abertos” em cada local onde os roubos ocorriam, juntamente com um cartaz em que se lia: “Ladrões: Nós estamos de olho em vocês”. Entre prisioneiros confinados em solitárias, por exemplo, há relatos de ansiedade extrema, raiva, mudanças mais intensas de humor e, finalmente, diminuição do controle dos impulsos, levando as pessoas a assumirem comportamentos de maior risco. Muitas vezes, concluem os pesquisadores, ataques de pânico e níveis mais altos de depressão e de perda de memória estão igualmente mais presentes. (3)
Entre prisioneiros confinados em solitárias, por exemplo, há relatos de ansiedade extrema, raiva, mudanças mais intensas de humor e, finalmente, diminuição do controle dos impulsos, levando as pessoas a assumirem comportamentos de maior risco. Muitas vezes, concluem os pesquisadores, ataques de pânico e níveis mais altos de depressão e de perda de memória estão igualmente mais presentes. (3) Na casa do Big Brother, a possibilidade de fuga é confiscada dos moradores. Se a pessoa não pode fugir, só lhe resta atacar. É por isso que os motivos mais triviais geram respostas hostis ou exacerbadas, ainda que reagir daquela maneira não seja do estilo pessoal.
Na casa do Big Brother, a possibilidade de fuga é confiscada dos moradores. Se a pessoa não pode fugir, só lhe resta atacar. É por isso que os motivos mais triviais geram respostas hostis ou exacerbadas, ainda que reagir daquela maneira não seja do estilo pessoal.